Лечение эндометрита
Содержание статьи
- Причины возникновения эндометрита
- Как лечить эндометрит?
- С какими заболеваниями может быть связано
- Лечение эндометрита в домашних условиях
- Какими препаратами лечить эндометрит?
- Лечение эндометрита народными методами
- Лечение эндометрита во время беременности
- К каким докторам обращаться, если у Вас эндометрит
Причины возникновения эндометрита
Эндометритом называется воспалительный процесс, охватывающий полость матки, а точнее, локализирующийся на поверхностном слое ее эндометрия. Проникновение воспаления в более глубокие ткани, как то миометрий или базальный слой эндометрия, речь ведется об эндомиометрите. Нередко особенностью эндометрита становится переход восходящей инфекции на маточные трубы.
При эндометрите поражаются функциональный и базальный слои слизистой оболочки матки. Воспалительный процесс может распространиться на всю слизистую или носить очаговый характер. При тяжёлом эндометрите в процесс вовлекается мышечный слой, поражение которого также может быть диффузным и очаговым.
К причинам возникновения эндометрита относят, прежде всего, патогенную или условно-патогенную микрофлору, проникнувшую столь глубоко как в матку. Так или иначе, но в основе эндометрита лежит бактериальный вагиноз, то есть нарушение микрофлоры внутренних половых органов, вследствие чего происходит размножение и распространение опасных бактерий. Предшествовать эндометриту могут такие воспалительные заболевания как вульвит, вагинит, цервицит, а также неправильное ведение или осложнения родов, абортов или прочих внутриматочных вмешательств, вследствие чего сюда может проникнуть патогенные микроорганизмы. Тем же опасны половые акты в период менструации (при наличии восходящей инфекции) и бесконтрольное использование внутриматочной спирали.
К микроорганизмам, преимущественно выступающим, возбудителями эндометрита относят:
- стрептококки,
- стафилококки,
- гонококки
- хламидии,
- микоплазмы,
- уреаплазмы,
- реже условно-патогенные анаэробы и возбудители бактериального вагиноза Prevotella spp., Peptostreptococus spp., Gardnerella vaginalis,
- еще реже Haemophilus influenzae, Streptococcus pneumoniae.
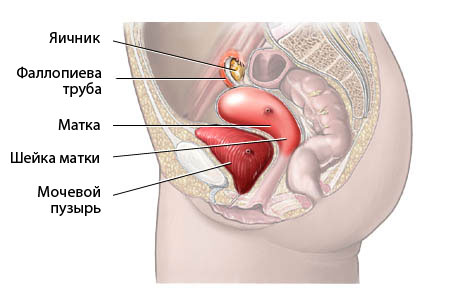
Зависимо от особенностей течения и клинической симптоматики различают острый и хронический эндометрит. Клинические появления острого воспаления проявляются на 3-4 день после проникновения инфекции в полость матки. У больной наблюдаются:
- повышение температуры тела;
- боли внизу живота и в паховых областях;
- слизисто-гнойные жидкие выделения, иногда с неприятным запахом,
- кровянистые выделения в случае, если эпителиальный покров эндометрия подвергается десквамации, то есть отторжению;
- гиперполименорея — нарушение менструального цикла, проявляющееся усилением кровотечения и увеличением его продолжительности, обычно на фоне все той же десквамации эндометрия.
Хронический эндометрит развивается на фоне острого, является следствием неадеватного его лечения. Характеризуется частыми рецидивами и нарушением женской репродуктивной функции. Отличительными признаками хронического эндометрита врачи-гинекологи называют:
- гиперемию эндометрия;
- частичный некроз эндометрия;
- уменьшение количества влагалищных выделений, однако они обретают непременно слизисто-гнойный характер;
- температура тела нормализуется;
- вероятны расстройства менструального цикла — меноррагия или метроррагия на фоне нарушений процессов десквамации и репарации эндометрия, а также сократительной функции матки;
- сохраняются боли внизу живота, пояснице и крестце,
- влагалищное обследование указывает на увеличенную, уплотненную и болезненную матку.
Как лечить эндометрит?
Лечение эндометрита определяется его формой, острый он или хронический. Общим для них обоих является необходимость комплексной терапии, нацеленной на преодоление болезненных симптомов и, конечно же, на устранение причин заболевания.
Острый эндометрит требует следующих мероприятий:
- постельный режим;
- холод на низ живота;
- прием антибиотиков — точные наименования и дозировку определяет лечащий врач, ориентируясь на тяжесть процесса, его происхождение, длительность заболевания;
- прием нестероидных противовоспалительных средств — седативных, десенсибилизирующих, конкретно снова-таки определяет специалист;
- прием иммуностимуляторов и иммуномодуляторов;
- при необходимости, в частности при повышенной кровопотере, назначаются кровоостанавливающие средства и средства, повышающие сократительную способность матки;
- вероятно применение проточного дренирования полости матки охлажденными антисептическими растворами;
- при необходимости — удаление из полости матки субстратов, провоцирующих или поддерживающих воспаление (например, остатки плодного яйца или децидуальная ткань); мероприятие назначается спустя несколько дней после активной фазы антибактериальной или инфузионной терапии, при стабилизовавшейся температуре тела.
Лечение хронического эндометрита предполагает сочетание биологических, фармакологических, физио-, а порой и бальнеотерапевтических методов. Антибиотики широкого спектра действия показаны в период менструации, если же развивается маточное кровотечение важно предпринимать безотложную симптоматическую кровоостанавливающую терапию. Не исключается необходимость инсталляция в полость матки антисептических средств.
Физиобальнетерапия назначается для улучшения гемодинамических процессов в органах малого таза, стимуляции гипофункции яичников и эндометрия, а также для повышения иммунологических свойств организма. Данная задача выполняется с применением преформированных физических факторов — микроволн сантиметрового диапазона, УВЧ, ультразвука в импульсном режиме, электрофореза меди или цинка; кроме того, уместны лечебные грязи, озокерит, парафин, радоновые ванны и орошения.
В завершение или параллельно с основным лечением назначаются витамины, десенсибилизаторы и иммуномодуляторы.
С какими заболеваниями может быть связано
Эндометрит крайне редко развивается как самостоятельное заболевание. Типично, что в своей основе он содержит менее сложные заболевания, поскольку провоцируется обычно патогенной микрофлорой, которая причиняет беспокойство не только матке, но и более близко расположенным к внешней среде половым органам:
- вульвит — воспаление женских наружных половых органов, вульвы;
- кольпит — воспаление слизистой оболочки влагалища;
- сальпингит — воспаление одной или обеих фаллопиевых труб;
- сальпингоофорит — воспаление фаллопиевой трубы в сочетании с воспаление яичника;
- цервицит — воспаление шейки матки;
- эндоцервицит — воспаление слизистой оболочки шейки матки.
состояние, непременно сопровождающее любой эндометрит — это бактериальный вагиноз. Так называется состояние, развивающееся на фоне замещения нормальных для вагинальной флоры лактобацилл условно-патогенными анаэробными микроорганизмами.
К самому опасному осложнению эндометрита относят женское бесплодие, поскольку поврежденный эндометрий не может стать благоприятной почвой для приживания оплодотворенной яйцеклетки. Кроме того, в большинстве своем эндометрит сопровождается нарушениями менструального цикла, а в особо опасных случаях — маточным кровотечением.
Лечение эндометрита в домашних условиях
Лечение эндометрита производится преимущественно в домашних условиях, если нет особых показаний для госпитализации пациентки. Например, под постоянным контролем врачей может проводиться терапия эндометрита у беременных женщин, однако в период беременности заболевание столь нежелательно, что важно проводить его профилактику, дабы впоследствии не заниматься лечением.
Лечение эндометрита в домашних условиях предполагает соблюдение постельного режима, строгое соблюдение всех врачебных предписаний и посещение гинекологического кабинета для контроля производимой терапии. Посещение медицинского учреждения может понадобиться и для проведения физиотерапевтических или бальнеотерапевтических процедур. Народные методы могут применяться в случае, когда лечащий врач не возражает и осведомлен о выбранной рецептуре. Самолечение противопоказано и опасно серьезными осложнениями.
Какими препаратами лечить эндометрит?
Примерами антибактериальных препаратов могут быть:
- Метронидазол — дозировку и длительность курса лечения определяет лечаший врач; вероятно назначение аналогов;
- Орнидазол — дозировку и длительность курса лечения определяет лечаший врач, ориентируясь на тяжесть заболевания и тип возбудителя; вероятно назначение аналогов;
- Тинидазол — дозировку и длительность курса лечения определяет лечаший врач; вероятно назначение аналогов;
Примерами НПВС могут быть:
- Кетанов — по 10 мг до 4 раз в сутки в зависимости от выраженности боли;
- Нимесулид — по 100 мг дважды в сутки.
В качестве седативных препаратов может быть применима настойка пустырника или экстракт валерины.
Лечение эндометрита народными методами
Народные средства для лечения эндометрита — это преимущественно отвары трав, благосклонно влияющих на женское здоровье. Принимаются такие отвары перорально, обычно курсами в 21 день, часто спустя 7-10 дней целесообразен повторный курс. Рецепт и целесообразность применения необходимо обсуждать со своим лечащим врачом, остановить выбор можно на одном из ниже приведенных рецептов:
- соединить в равных пропорциях корень левзеи и алтея, траву полыни, лаванды, донника, сушеницы и крапивы, лист черники, почки сосны; тщательно измельчить, 2 ст.л. сбора поместить в термос, залить ½ литром кипятка, настоять в течение ночи, процедить; принимать несколькими курсами в течение двух месяцев по ¼ стакана, до 3-4 раз за сутки;
- соединить в равных пропорциях траву горца почечуйного, цикория, чабреца, цветки календулы, мать-и-мачехи, толокнянки, дягиля и одуванчика, корень бадана; тщательно измельчить, 2 ст.л. сбора поместить в термос, залить ½ литром кипятка, настоять в течение ночи, процедить; принимать несколькими курсами в течение двух месяцев по 1/3 стакана, до 3-4 раз за сутки;
- соединить в равных пропорциях траву володушки, пастушьей сумки, мяты, пустырника, чабреца, кору калины, лист манжетки, цветки ромашки, корень радиолы; тщательно измельчить, 2 ст.л. сбора поместить в термос, залить ½ литром кипятка, настоять в течение ночи, процедить; принимать несколькими курсами в течение двух месяцев по 1/3 стакана, до 3-4 раз за сутки;
- соединить по 1 ч.л. ложке плодов кориандра и травы полыни горькой, цветов пижмы обыкновенной и травы герани, добавить 2 дес.л. цветков лабазника вязолистного; компоненты тщательно измельчить; 3 ст.л. сбора залить 650 мл кипятка, поставить на медленный огонь и выдержать 25-30 минут; когда отвар остынет, процедить; принимать по ½ стакана 3-4 раза в день;
- 1 ст.л. травы зверобоя залить стаканом кипятка и выдержать на водяной бане 10-15 минут, снять с огня, оставить настаиваться до получаса, процедить; принимать по ¼ стакана трижды в день;
- измельчить в мясорубке или блендером 1 ч.л. рубленного лука, по ½ лимона и апельсина (с кожурой), добавить 1 ст.л. сахара, тщательно перемешать; принимать по 1 ч.л. трижды в день не менее одной недели.
Народная медицина предлагает средства и для местного применения:
- масляные тампоны — на основе облепихового масла, курсом в 8-10 дней, использовать тампон на ночь;
- аппликации из прополиса — на основе 30%-ного спиртового раствора прополиса, курсом в 14 дней, аппликации ставить на ночное время суток.
Лечение эндометрита во время беременности
В период беременности важно настолько внимание относиться к своему организму и здоровью мочеполовой системы в частности, чтобы не допустить развития эндометрита. Нередко эндометрит становится следствием родовой деятельности, однако и этого удается избежать, если внимательно относиться к своему самочувствию и не откладывать посещение гинеколога в случае беспокойных симптомов, а также на плановые осмотры.
Наличие эндометрита, в частности хронического, в анамнезе считается отяжеляющим беременность фактором, однако полностью успешный ее исход никогда не исключает. Планирование беременности врачи допускают лишь после полного устранения острого эндометрита. Если же заболевание обрело хроническую форму, прогноз на благоприятно текущую беременность меньший, однако не минимальный.
С первыми сложностями женщина может столкнуться еще на этапе зачатия, но хронический эндометрит и наступление беременности не являются взаимоисключающими понятиями. Если ответственно подойти к наступлению беременности и пройти полноценный курс лечения, в т.ч. адекватную антибактериальную терапию, то шансы на беременность и вынашивание ребенка существенно возрастают.
Если беременность развивается на фоне случившегося эндометрита, первостепенным оказывается выявление патологии как можно на более раннем сроке. В этом случае лекарственная терапия проводится с минимальными рисками для будущего малыша. Препараты выбираются профессиональным медиком с учетом того, что ожидаемый терапевтический эффект превышает возможное отрицательное влияние на плод и ребенка.
К каким докторам обращаться, если у Вас эндометрит
- Гинеколог
Диагностика эндометрита включает в себя широкий ряд процедур, поскольку заболевание весьма сложное и в основе своей содержит часто глубокий патогенез. Именно на анамнез нарушения обращает первостепенное внимание врач, в данном контексте важно установить имели ли место внутриматочные вмешательства, некроз подслизистого узла и т.п. обстоятельства. Затем проводится объективное и гинекологическое исследование, в рамках бактериологического исследования содержимого полости матки определяется микробная флора, выявляются возбудители в цервикальном канале методом ПЦР.
На острый эндометрит при гинекологическом исследовании указывает несколько увеличенная, пастозная, болезненная при пальпации, особенно по бокам и по ходу крупных лимфатических сосудов матка. При поражении тазовой брюшины появляется болезненность при смещении шейки матки (это обусловлено натяжением воспалённой брюшины).
Параллельно с тем может целесообразно назначение УЗИ органов малого таза — для определения величины матки, толщины М-эха, выявления тубоовариальных абсцессов. Диагностическая лапароскопия позволяет обеспечить возможность оценить придатки матки и исключить прочие хирургические патологии. Среди всего прочего назначается и биопсия эндометрия. Данные методы диагностики применяются по отношению к острому эндометриту.
Подозрения на хронический эндометрит возникают, соответственно, на основании анамнеза, указывающего на перенесение острого эндометрита, а на момент обследования пациентка испытывает весьма явную симптоматику хронизации процесса — боли внизу живота, в пояснице и крестце, увеличение и болезненность матки, слизисто-гнойные выделения и нарушения менструального цикла; последнее связано с нарушением процессов десквамации и репарации эндометрия и сократительной функции матки. Влагалищное исследование указывает на увеличение, уплотненность и болезненность матки, эндометрий гиперемирован, а порой и некротизирован.
В период обострения хронического или на активной стадии острого эндометрита анализ крови показывает на лейкоцитоз, отмечается сдвиг лейкоцитарной формулы влево, ускорение скорости оседания эритроцитов. Острая стадия эндометрита продолжается 8-10 дней, после чего при адекватном лечении процесс воспаления заканчивается, а при неадекватном переходит в подострую или хроническую форму.
Лечение других заболеваний на букву — э
Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Источник
Современные подходы к диагностике и лечению хронического эндометрита

Воспалительные заболевания органов малого таза (ВЗОМТ) занимают лидирующее положение в структуре гинекологической заболеваемости и являются наиболее частой причиной нарушения репродуктивного здоровья женщин, создавая основные медицинские, социальные и экономические проблемы во всем мире.
В США ежегодно регистрируют около 1 млн случаев воспалительных заболеваний органов малого таза, т. е. каждая 10-я женщина в течение репродуктивного возраста имеет воспаление органов малого таза, причем у каждой 4-й из них возникают осложнения. В России воспалительные заболевания занимают лидирующее место в структуре гинекологической заболеваемости (28-34%) и не имеют тенденции к снижению.
Неадекватная терапия ведет к хронизации воспалительных заболеваний, с последующим нарушением репродуктивной функции. Основное место в репродуктивных потерях отводится хроническому эндометриту (ХЭ). Частота распространения ХЭ у женщин репродуктивными потерями составляет 97,6% случаев, и характеризуется нарушением менструального цикла (89,9%), дисменорей (72,7%), маточными кровотечениями (61,2%),болевым синдромом (57,4%). Изменения в репродуктивной функции (бесплодие, неудачные попытки ЭКО и ПЭ, невынашивание беременности, осложнений течения беременности и родов) встречаются более чем в 50% случаев.
Хронический эндометрит — это клинико-морфологический синдром, при котором в результате персистирующего повреждения эндометрия инфекционным агентом возникают множественные вторичные морфофункциональные изменения, нарушающие циклическую биотрансформацию и рецептивность слизистой оболочки тела матки.
Факторами риска развития хронического эндометрита являются:
— инвазивные манипуляции в полости матки (аборты, гистероскопия, диагностическое выскабливание, биопсия эндометрия, гистеросальпингография, введение внутриматочных контрацептивов, инсеминация, экстракорпоральное оплодотворение и др.),
— инфекционно-воспалительные осложнения после родов,
— инфекции, передаваемые половым путем,
— хронические воспалительные заболевания органов малого таза,
— воспалительные и анатомические изменения шейки матки,
— бактериальный вагиноз,
— оперативные вмешательства на органах малого таза.
Ведущими причинами ХЭ является ассоциация микроорганизмов, а также персистенция условно-патогенной флоры и персистенция вирусов.
Спектр генитальной инфекции, выявленной при ПЦР диагностики отделяемого из цервикального канала и полости матки у пациенток с ХЭ включет: хламидии — 14,9%, генитальный герпес — 33,6%, Ureaplasma urealiticum — 37,8%, Micoplasma genitalis — 11,6%, цитомегаловирус — 18,9%.В большинстве случаев инфицированность носит смешанный характер, причем у женщин с хроническим эндометритом в 1,5 раза чаще инфекция выявляется в полости матки, чем в цервикальном канале.
К патогенетическим аспектам хронизации процесса относится постоянное антигенное раздражение.
В условиях постоянного присутствия повреждающего агента в ткани нет завершения заключительной фазы воспаления — регенерации, при котором нарушается тканевый гомеостаз и формируется целый каскад вторичных повреждений, а именно: нарушение микроциркуляции, активация макрофагов в очаге воспаления с образованием активных форм кислорода и перекиси водорода, с запуском процессов перекисного окисления липидов и повреждения клеточных мембран.
Длительная, часто бессимптомная персистенция инфекционных агентов в эндометрии приводит к выраженным изменениям в структуре ткани, ее рецепторном аппарате, вызывает дисбаланс цитокинов в сторону их увеличения, что ведет за собой нарушение синтеза стероидной сульфатазы, снижает чувствительность эндометрия к эстрогенам (нарушение процессов циклической трансформации). Эти изменения усугубляются нарушением эндокринной системы вследствие патологической афферентации в отделы ЦНС, регулирующие гипоталамо-гипофизарно-яичниковые взаимоотношения.
Гормональные нарушения при ХЭ характеризуются, гипопрогестеронемией. Структурные изменения в эндометрии сопровождаются нарушением его функции, в частности, продукции эндометриальных белков, отражающих полноценность секреторных преобразований эндометрия в лютеиновую фазу цикла и необходимых для поддержания успешной беременности: альфа-2-микроглобулина фертильности (АМГФ) — показателя функциональной активности маточных желез и плацентарного альфа-1-микроглобулина (ПАМГ) — показателя децидуализации эндометрия. В результате происходит недоразвитие железистого и стромального компонентов эндометрия, и является основой недостаточности лютеиновой фазы цикла (НЛФ). Так же уменьшается чувствительность эстрогеновых и прогестероновых рецепторов в эпителиальных и стромальных клетках, что приводит к неполноценности циклических превращений даже при удовлетворительном синтезе эстрогенов и прогестерона.
При склерозе кровеносных сосудов, происходящем при тяжелой форме ХЭ, затрудняется обмен между кровью и тканями, в том числе и проникновение гормонов к клеткам эндометрия, реагирующим на их действие, что усугубляет НЛФ.
Все эти изменения в эндометрии при ХЭ препятствуют нормальной имплантации и плацентации и формируют патологический ответ на беременность, что обусловливает ранние репродуктивные потери.
Особенностями ХЭ являются:
─ изменением этиологической структуры с увеличением значимости вирусной и условно-патогенной флоры,
─ увеличением резистентности флоры к фармакотерапии,
─ трансформацией клинической симптоматики в сторону стертых форм и атипичного течения,
─ несоответствием клинических проявлений и структурных изменений в эндометрии.
На сегодняшний день существует несколько классификаций ХЭ:
По этиологическому фактору:
— неспецифический (развивается на фоне ВМС, лучевой терапии органов малого таза, при бактериальном вагинозе, при приеме оральных контрацептивов);
— специфический (ВИЧ, палочка Коха);
— хламидийный (Chlamidia trachomatis);
— вирусный (ВПГ, ЦМВ, ВИЧ);
— бактериальный (Mycobacterium tuberulosis, Neisseria gonorrhea, Neisseria meningitides, Candida albicans).
Выделяют несколько морфологических вариантов ХЭ:
— атрофический, при котором отмечается атрофия желез, фиброз стромы, инфильтрация ее лимфоидными элементами;
— кистозный, при котором фиброзная ткань сдавливает протоки желез, содержимое их сгущается и образуются кисты,
— гипертрофический, при котором слизистая оболочка в результате хронического воспаления подвергается гиперплазии.
Хронический эндометрит возникает чаще в репродуктивном периоде женщины (88,2% больных с ХЭ находятся в возрасте 21-45 лет).
Клинические проявления:
— тянущие боли внизу живота;
— диспареуния;
— серозные и серозно-гноевидные бели из половых путей;
— нарушение менструального цикла в виде дисменореи, ациклических или перименструальных кровянистых выделений.
У части больных ХЭ протекает латентно. Подозрение на его наличие появляется при бесплодии, включая неэффективность ЭКО, невынашивании беременности.
Диагностика ХЭ осуществляется на основании следующих данных:
1. Сбор анамнеза (характеристика менструальной и репродуктивной функций, жалобы, клинические проявления).
2. Мазок на флору и степень чистоты из влагалища и цервикального канала, бактериологический посев содержимого влагалища.
3. ПЦР диагностика ИППП из цервикального канала (хламидии — метод NASBA, микоплазмы — бактериологический посев, генитальный герпес, цитомегаловирус — ПЦР), бактериологический анализ посева из полости матки
Для идентификации инфекционного агента обязательно проводить тщательное микробиологическое исследование эндометрия с определением чувствительности флоры к антибактериальным препаратам. С этой целью целесообразно использовать одноразовый стерильный инструмент эндобраш, позволяющий получить материал для микробиологического и ПЦР-исследования из полости матки, минуя цервикальный канал. В одной трети случаев при гистологически верифицированном хроническом эндометрите выявляются стерильные посевы эндометрия, что может свидетельствовать о важной роли условно-патогенной флоры в развитии воспалительного процесса или недостаточной детекции возбудителя, особенно в случае вирусной инвазии.
4. Ультразвуковое исследование проводится на 5-7-й день менструального цикла. Признаки ХЭ:
— Истончение эндометрия.
— Повышение эхогенности эндометрия в пролиферативную фазу.
— Атрофия эндометрия при длительно текущем процессе, а также при ХЭ туберкулезной этиологии.
— Неровный контур эндометрия.
— Неоднородная эхоструктура эндометрия.
— Неровность линии смыкания эндометрия передней и задней стенок матки.
— Наличие инородного тела в полости матки (внутриматочный контрацептив, фрагменты скелета плода после неполного аборта), как провокатора воспаления.
— Неравномерное расширение полости матки в пролиферативную фазу за счет нарушения проницаемости сосудов.
— Газообразные пузырьки в полости матки.
— Гиперэхогенные включения в проекции базального слоя, которые могут быть единичные или множественные вплоть до эффекта «ободка».
— Синехии в полости матки, определяемые в виде изо — или гиперэхогенного столбика. Для дифференциальной диагностики двурогой маткой проводится продольное и поперечное сканирование.
— Диффузно-очаговые и кистозные изменения субдэндометриальной зоне миометрия.
— Расширение вен миометрия >3 мм и параметрия >5 мм.
У каждой второй больной с ХЭ отмечается наличие нескольких из перечисленных признаков. Чувствительность метода составляет 78,1%, специфичность — 91%.
5. Гистероскопия проводится в первую фазу менструального цикла (5-7 день). Она позволяет выявить признаки воспалительного процесса эндометрия: неравномерная толщина эндометрия (в 31% случаев), полиповидные выросты (31,2%), неравномерная окраска и гиперемия слизистой оболочки (22,0% и 12,8%), точечные кровоизлияния (8%), очаговая гипертрофия слизистой оболочки (8%). В результате отсутствия типичных макроскопических признаков ХЭ, точность гистероскопии составляет лишь 16-35% случаев. При подозрении на хронический эндометрит гистероскопия важна для исключения всего спектра внутриматочной патологии. Для верификации диагноза необходимо проведение морфологического исследования эндометрия.
6. Морфологическое исследование эндометрия является «золотым стандартом» в диагностике хронического эндометрита. Диагностическое выскабливание слизистой оболочки матки (во время гистероскопии или самостоятельно) и биопсию производят в на 5-7-й дни менструального цикла.
Критериями морфологической диагностики хронического эндометрита являются:
— воспалительные инфильтраты, состоящие преимущественно из лимфоидных элементов, расположенные чаще вокруг желез и кровеносных сосудов, реже диффузно. Очаговые инфильтраты имеют вид «лимфоидных фолликулов» и располагаются не только в базальном, но и во всех отделах функционального слоя, в состав их входят также лейкоциты и гистиоциты;
— наличие плазматических клеток;
— очаговый фиброз стромы, возникающий при длительном течении хронического воспаления, иногда захватывающий обширные участки;
— склеротические изменения стенок спиральных артерий эндометрия, появляющиеся при наиболее длительном и упорном течении заболевания и выраженной клинической симптоматике.
В последнее время широко стал применяться метод аспирационной биопсии, который проводится в амбулаторных условиях так же в первую фазу менструального цикла с помощью аспирационной кюретки Pipell de Cornier. Преимуществами данного метода являются:
— отсутствие необходимости госпитализации для проведения диагностической процедуры;
— исключает использование расширителей цервикального канала;
— часто используется в предгравидарной подготовке;
— требует меньших финансовых затрат.
Недостатком данного метода является невозможность устранения внутриматочных проблем во время диагностической процедуры(удаление синехий, остатков ВМС, полипов и т. д.).
7. Иммуногистохимическое исследование.
Проводится определение количества рецепторов в эндометрии с помощью маркера плазматических клеток CD138. Это позволяет увеличивать точность морфологической верификации ХЭ на 25-30%.Данный метод исследования проводится в сложных клинических ситуациях, когда диагноз ХЭ остается сомнительным, а так же для повышения эффективности лечения ХЭ у пациенток с привычным невынашиванием, бесплодием, при неудачных попытках ЭКО.
8. Иммуноферментный метод позволяет определять содержание эндометриальных белков АМГФ и ПАМГ в смывах из полости матки и в менструальных выделениях. Процедура получения смыва осуществляется амбулаторно с помощью шприца-аспиратора Ipas MVA Plus и канюль Ipas EasyGrip диаметром 4 мм. При этом в полость матки вводится 2 мл стерильного физиологического раствора и после экспозиции 1 мин. Содержимое аспирируется, помещается в стерильную пробирку и направляется для исследования.
9. Оценка гормональной функции яичников необходима для полной реабилитации пациенток с невынашиванием беременности на фоне ХЭ. При этом проводится исследование гонадотропных (ЛГ, ФСГ, пролактин) и стероидных (эстрадиол, тестостерон) гормонов на 5-7 дни цикла и прогестерона на 22-24 дни. При необходимости определяется сывороточное содержание гормонов щитовидной железы и надпочечниковых андрогенов.
При лечении ХЭ необходимо учитывать все звенья патогенеза заболевания, поэтому оно должно быть комплексным, последовательным, этиопатогенетическим и контролируемым.
1. Антибактериальная терапия, с учетом их чувствительности.
Основу базовой антибактериальной терапии должны составлять комбинации фторхинолонов и метронидазолов; цефалоспоринов 3 поколения, макролидов и метронидазолов; пенициллины с макролидами. Все эти комбинации обязятельно сочетаются как с системными, так и с мкстными противогрибковыми препаратами.
А) Препараты группы макролидов: Джозамицин, Азитромицин.
Б) Препараты группы фторхинолонов: Офлоксацин.
В) Препараты группы цефалоспоринов 3 поколения: Цефтриаксон.
Г) Препараты группы пенициллинового ряда: Амоксициллин (флемоксин солютаб, флемоклав солютаб) 500 мг по 1 таб. 3 раза в день-7-10 дней.
Д) препараты группы тетрациклина: Доксициклин (Юнидокс-солютаб) 100 мг по 1таб. 2 раза в день — 10 дней.
Е) Препараты группы метронидазола: Трихопол.
Ж) Антимикотические препараты системного действия:
— Флуконазолы (Дифлюкан) 150 мг по 1 кап на 6 и 13 день лечения антибактериальными препаратами.
— Пимафуцин 100 мг по 1 таб. 4 раза в день 7 дней.
З) Антимикотические препараты местного действия: свечи пимафуцин, свечи тержинан.
2. При наличии вирусной инфекции (ВПГ) применяются противовирусные препараты: Ацикловир, Валацикловир, Фамвир.
При повторной активации вирусной инфекции курс увеличивается до 90 дней и более (в зависимости от числа рецидивов).
3. Из группы иммуномодуляторов наиболее часто используются: Генферон (250, 500 тыс. ед.). По 250 тыс. ед. 2 раза в сутки интравагинально в течение 10 дней после антибактериальной и местной терапии или по 500 тыс. ед. 2 раза в сутки ректально одновременно с антибактериальной и местной терапией в течение 10 дней.
4. После проведения противомикробной и противовирусной терапии обязательно восстановление биоценоза во влагалище: Вагилак, Вагинорм-С, Экофемин.
Для восстановления обменных процессов в эндометрии наиболее часто используются: Вобэнзим, Хофитол, Витамин Е, Витамин В.
С целью восстановления рецептивности эндометрия эффективно использование физиотерапевтичских процедур: электрофорез с цинком, магнием; лазеротерапия, магнитотерапия, иглорефлексотерапия, озонотерапия.
5. Гормональная терапия.
Используют низко- и микродозированные комбинированные контрацептивы (КОК), содержащие высокоселективный гестаген. Оптимальными препаратами являются регулон и новинет. Их назначают по 1 таблетке с 5 по 25 дни менструального цикла в течение не менее 3 месяцев.
В ряде случаев (при достаточном содержании эстрогенов) для коррекции недостаточности лютеиновой фазы достаточно назначения гестагенов во вторую фазу цикла на 2-3 месяца.
— Дюфастон 10 мг по 1 таб. 2 раза в день с 16-25 день менструального цикла;
— Утрожестан 200 мг по 1 таб. 2 раза в день с 16-25 день менструального цикла во влагалище.
Комплексная терапия ХЭ у пациенток с невынашиванием беременности должна завершаться оценкой ее эффективности, для того, чтобы максимально снизить риск последующих репродуктивных потерь.
Критериями эффективности лечения ХЭ являются:
— купирование клинических симптомов заболевания
— элиминации патогенной микрофлоры из полости матки, подтвержденная результатами бактериологического и ПЦР исследования.
— восстановление эхографической картины эндометрия.
— восстановление морфологической структуры эндометрия
— восстановление функционального состояния эндометрия
— нормализация менструального цикла с полноценной лютеиновой фазой
— снижение уровня цитокинов.
Адекватная терапия ХЭ на этапе прегравидарной подготовке женщин с репродуктивными потерями в анамнезе, способствующая элиминации всех возможных инфекционных возбудителей, а также восстановлению структуры и функции эндометрия является залогом успешной имплантации, плацентации и благополучного течения следующей беременности.
Источник